Storia dell'articolo
Chiudi
Questo articolo è stato pubblicato il 05 novembre 2014 alle ore 06:39.
aIl pancreas? In alcune persone può anche continuare a lavorare senza trovarsi nella sua sede anatomica originale, ma piuttosto all'interno del fegato. È ciò che avviene in chi è stato trattato con il trapianto delle isole di Langerhans, piccole strutture dell'organo in cui si trovano le cellule che producono l'insulina.
La tecnica è apparentemente semplice: le isole pancreatiche vengono prelevate - in caso di trapianto da donatore sono necessari diversi organi per mettere a disposizione le circa 10mile isole necessarie al trattamento - e poi "ottimizzate" in laboratorio. Poi si procede a una semplice infusione delle cellule direttamente all'interno della vena porta, raggiungibile attraverso l'addome, perché questa convoglia il sangue al fegato. A quel punto le cellule si disperdono all'interno dei capillari dell'organo, dove si fissano e iniziano a produrre insulina. Con questo intervento, che si effettua in anestesia locale e richiede una breve degenza, si può quindi "ridare" fiato al pancreas alterato. Questo approccio, che ha come obiettivo rendere finalmente indipendenti dal ricorso all'insulina i malati ed è indicato solamente in casi molto selezionati, ha però un limite.
La risposta infiammatoria che si sviluppa può anche ridurre del 50 per cento la capacità di produrre ormone delle cellule trapiantate, sia in caso di trapianto con cellule dello stesso malato sia quando invece queste giungono da un donatore. Per questo si punta molto sulla ricerca di farmaci che possano migliorare i risultati di questo approccio: in questo senso è in fase di sviluppo avanzato reparixin, una sostanza che inibisce l'attività di uno dei fattori che favoriscono l'infiammazione, cioè l'interleuchina 8. L'obiettivo è migliorare il risultati del trattamento, al fine di ridurre, o anche eliminare del tutto, il ricorso all'insulina dopo la terapia.
Il primo trapianto autologo nell'uomo di isole di Langerhans è stato eseguito nel 1974 da David Sutherland a Minneapolis. Subito dopo, nel 1977, è stato invece eseguito il primo trapianto con cellule da donatore. Solo a partire dagli anni '90 il trapianto di isole pancreatiche ha conosciuto un vero progresso, grazie a un metodo semiautomatico di isolamento delle isole di Langerhans sviluppato dall'italiano Camillo Ricordi.
Lo sviluppo attuale della metodica, in ogni caso, appare di grande interesse: basti pensare che il severo National Institute for Health and Clinical Excellence inglese lo considera un'opzione per il trattamento del diabete di tipo I quando si presentino episodi di ipoglicemia non gestibili con le attuali terapie e non prevedibili. «Negli ultimi quindici anni, il trapianto di isole pancreatiche da donatore in pazienti con diabete di tipo I grave è passato dall'essere una procedura sperimentale relativamente rara a essere una terapia clinica di successo, il cui uso è diventato più diffuso», ha spiegato recentemente Paul Johnson, Director dell'Oxford Islet Transplant Programme.
Mentre questa tecnica si conferma sempre più valida - in Italia sono più di venti l'anno i trattamenti effettuati al San Raffaele di Milano e all'Ismett di Palermo - proseguono gli sforzi della tecnologia per mettere a punto microinfusori di insulina che siano in grado di "mimare" perfettamente l'attività del pancreas. Questi possono rivelarsi utili anche per le persone con diabete di tipo II, la forma più diffusa della malattia che colpisce gli adulti, come dimostrano i dati dello studio OpT2mise pubblicato recentemente su The Lancet. La ricerca dimostra che i pazienti con microinfusore d'insulina hanno ottenuto una riduzione media di emoglobina glicata, parametro chiave per controllare la malattia, dell'1,1% rispetto al solo 0,4% nel gruppo in terapia con iniezioni quotidiane di insulina.
In generale, comunque, i microinfusori oltre a essere divenuti più leggeri e piccoli offriranno anche il vantaggio di evitare il ricorso alle piccole iniezioni nel dito necessarie per misurare i valori della glicemia. Il motivo? Al loro interno è presente un microago che riesce ad analizzare il liquido interstiziale. Questo piccolo strumento, da cambiare regolarmente, permette al paziente lo svolgimento di tutte le attività della vita di ogni giorno. Grazie alla tecnologia, poi, oggi con uno strumento portatile grande come uno smartphone si può controllare costantemente la glicemia in "wireless", cioè senza bisogno di fili di collegamento. In questo modo il sensore, che opera in ogni momento, riesce non solo a rilevare regolarmente i valori del glucosio nel sangue ma anche la tendenza degli stessi. La connessione senza fili, peraltro, permette anche di mandare "segnalazioni" al malato nei casi in cui la glicemia tenda a scendere di colpo: proprio le ipoglicemie, infatti, sono tra gli elementi maggiormente difficili da sostenere e possono colpire improvvisamente, magari mentre si è alla guida. Addirittura, infine, se la persona non recepisce questi "avvisi" e la glicemia tende a scendere sotto valori accettabili, il microinfusore reagisce di conseguenza, bloccando l'infusione di insulina, per riprenderla quando i valori di glucosio risalgono a valori accettabili.
Permalink
Ultimi di sezione
-
APP AND ENTERTAINMENT
Ecco le migliori app per organizzare le vacanze last-minute
di Anna Volpicelli
-
nova24
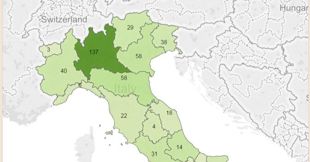
Startup, la mappa delle regioni che hanno ricevuto più finanziamenti dal Fondo Pmi
di Luca Tremolada
-
TREND
Effetto Grecia anche su Google: vacanze e crisi sono il tormento degli italiani
-

Gadget
I Google Glass cambiano faccia: arriva la Enterprise Edition?
-

DIGITAL IMAGING
Fotografia: ecco le migliori app per i professionisti dell'immagine - Foto
di Alessio Lana
-

la app della discordia
UberPop sospeso anche in Francia. E ora in Europa è fronte comune